Qu’appelle-t-on fissure anale ?
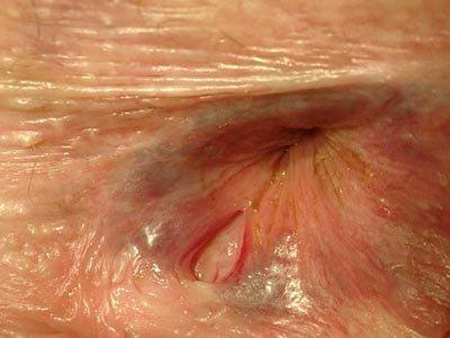
La fissure anale est une déchirure non cancéreuse (et sans aptitude à le devenir) de la peau qui recouvre la partie basse de l’anus (photo 1).
Cette fissure provoque des douleurs et des saignements. Les douleurs sont typiquement des brûlures qui surviennent au moment du passage de la selle et qui peuvent persister plusieurs heures après la défécation. Les douleurs sont parfois discrètes mais elles peuvent aussi être beaucoup plus intenses et accentuées lors des épisodes de la vie quotidienne (position assise prolongée). L’intensité des douleurs peut créer une appréhension d’aller aux toilettes, et devenir réellement invalidantes. Les signes peuvent durer plusieurs semaines ou plusieurs mois, évoluer favorablement et recommencer par périodes. Les malades qui en souffrent décrivent souvent l’impression qu’une selle plus dure ou plus volumineuse a « déchiré leur anus ». A l’inverse une diarrhée importante peut créer également une fissure anale.
Comment fait-on le diagnostic ?
Il n’est pas nécessaire d’effectuer d’examen à l’intérieur de l’anus pour la découvrir. Elle forme habituellement une plaie allongée et courte (en règle un à deux centimètres) qu’on découvre en écartant les plis de l’anus. Cependant elle peut être difficile à mettre en évidence du fait des douleurs engendrées et de la difficulté à écarter les plis de l’anus.
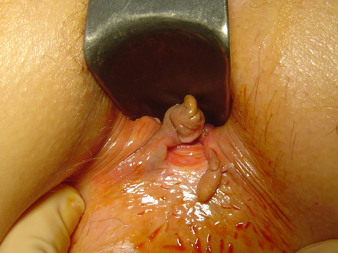
Elle se situe en règle dans la partie arrière du canal anal (pôle postérieur), mais également parfois en avant (pôle antérieur), notamment après un accouchement. Ses bords sont souvent un peu en relief et elle peut s’accompagner d’un épaississement de la peau qui la limite dans sa partie externe (on parle de marisque ou de pseudomarisque) (photo 2) ou d’une petite formation en relief à l’intérieur du canal anal (on parle d’hypertrophie papillaire ou papille hypertrophique) ; ce sont les « éléments satellites » de la fissure (photo 3). Même après cicatrisation de la fissure, les marisques et papilles hypertrophiques peuvent persister.
Cette déchirure est souvent associée à une fermeture excessive de l’anus liée à une sorte de spasme permanent des muscles de la continence (sphincters). Ce spasme est souvent douloureux et rend l’examen de l’intérieur de l’anus (toucher) très difficile. Cette maladie ne doit pas être confondue avec d’autres plaies de l’anus liées à d’autres maladies (infection virale, eczéma et autres maladies de peau).

Quels sont les phénomènes responsables de la fissure anale ?
De nombreuses incertitudes persistent sur les causes de la fissure anale. Il faut expliquer pourquoi une si petite plaie a tellement de difficultés à cicatriser et pourquoi elle est aussi douloureuse. Il est vraisemblable que la plaie elle-même ne soit pas une simple déchirure induite par le seul traumatisme d’une selle.
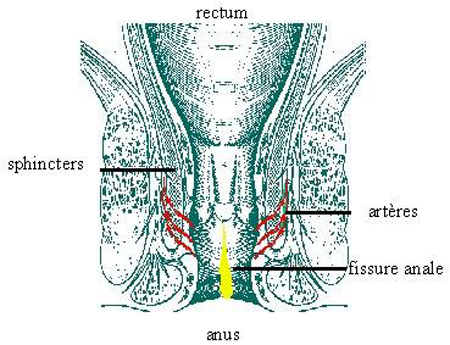
Certains auteurs avancent l’idée qu’il s’agisse en quelque sorte d’un « infarctus » de l’anus. En effet, l’apport de sang à la peau de l’anus est assuré par des petits vaisseaux (artères) qui traversent les muscles de la continence anale (sphincter anal interne). L’apport de sang est habituellement moins bon au niveau de la partie arrière de l’anus, là même où siègent habituellement les fissures. Par ailleurs, on observe, chez les malades qui souffrent de fissure anale, un spasme permanent du sphincter interne : ce phénomène entrave encore la circulation du sang destinée à la peau de l’anus et provoque la persistance d’une plaie qui ne cicatrise pas. Les traitements qui diminuent les phénomènes de contracture du sphincter permettent de cicatriser efficacement la fissure même lorsqu’on ne fait aucun traitement de la fissure anale elle-même.
Il persiste néanmoins des interrogations sur les mécanismes qui provoquent cette contracture permanente de l’anus. C’est en tout cas, non tant la fissure, mais le muscle contracturé qui est douloureux.
Quels types de traitement peuvent être envisagés ?
Trois grands types de traitements sont proposés : les traitements médicamenteux classiques, les traitements locaux originaux et les traitements chirurgicaux.
Les traitements médicamenteux classiques consistent à calmer la douleur (médicaments antalgiques ou anti-inflammatoires), et surtout à régulariser le transit intestinal (laxatifs). On peut aussi appliquer des agents locaux cicatrisants (suppositoires et crèmes), ou protéger la paroi du canal anal (crèmes et suppositoires). Les études cliniques récentes qui comparent ce traitement classique aux autres traitements « modernes » montrent qu’une personne sur trois à une personne sur deux ont une disparition des douleurs et une cicatrisation de la fissure avec ces simples mesures. On ne sait par contre pas si cet effet se maintient dans le temps et s’il n’existe pas des rechutes douloureuses tardives.
Les traitements locaux originaux ont été proposés afin de lutter contre le spasme du sphincter anal interne. Ils ont tous pour but d’obtenir une levée de la contraction sphinctérienne par l’application locale de médicaments ayant un effet de relâchement musculaire. Il existe globalement deux types de médicaments : ceux qui agissent par l’application répétée de pommade et ceux qui agissent pendant plusieurs mois après une injection dans le muscle. Certains médicaments, habituellement utilisés dans le traitement de l’angine de poitrine, peuvent être appliqués deux à trois fois par jour. Ils appartiennent à deux familles de médicaments : les inhibiteurs calciques et les dérivés nitrés. Plusieurs études ont montré qu’ils permettaient la cicatrisation de la fissure anale de trois malades sur quatre. Malheureusement, plusieurs écueils limitent l’utilisation de ces traitements : 1) la tolérance de certains médicaments est parfois mauvaise (chute de la tension artérielle, maux de tête) ; 2) l’efficacité ne se maintient pas durablement après l’arrêt des applications (deux tiers des malades voient leurs signes réapparaître après un an). On dispose aujourd’hui de nombreux essais contrôlés randomisés avec les dérivés nitrés. Ces thérapeutiques sont efficaces et elles permettent de réduire de moitié le recours à un geste chirurgical dans une population donnée de malades souffrant de fissure anale chronique. Elles diminuent aussi sensiblement l’intensité de la douleur post défécatoire. Une crème pour application locale deux fois par jour est aujourd’hui commercialisée mais elle n’est pas remboursée par la Sécurité sociale et reste chère.
L’injection unique dans le sphincter anal de toxine botulique en très faible quantité provoque une paralysie musculaire incomplète qui récupère lentement en quelques mois. Cette méthode de traitement est séduisante mais le produit ne dispose pas d’autorisation dans la fissure anale en France ce qui rend impossible son utilisation en pratique courante.
Certains médecins spécialistes proposent enfin d’effectuer une piqûre sous la fissure et d’y injecter un petit volume de produit irritant (injection sclérosante). Cette méthode, décrite depuis de nombreuses années, peut être réalisée à la consultation après une anesthésie locale. Elle peut donner de bons résultats, mais ceux-ci n’ont jamais fait l’objet d’une évaluation scientifique rigoureuse. Le mécanisme d’action de ce traitement est inconnu, de plus il existe un risque de surinfection de la fissure anale dans les suites du geste.
La chirurgie de la fissure anale peut être proposée en cas de fissure chronique ou compliquée, ou lorsque les douleurs persistent de façon importante ou répétée malgré un traitement médicamenteux classique. Elle fait globalement appel à trois méthodes différentes.
- L’ablation de la fissure anale (dite fissurectomie) peut être effectuée : ce geste est réalisé le plus habituellement au bloc opératoire sous anesthésie générale. Cette technique permet d’enlever également les petits éléments associés à la fissure (pseudo marisque, papille hypertrophique). L’inconvénient est, qu’en quelque sorte, cette méthode remplace une petite plaie par une grande … Certains chirurgiens effectuent un recouvrement partiel de la plaie par de la peau ou une petite partie de revêtement du rectum : on parle alors de plastie (anoplastie). La démarche de traitement s’inscrit dans la volonté de remplacer la peau malade par une autre zone proche en meilleur état et mieux irriguée. Les délais de cicatrisation sont assez longs (six à huit semaines).
- Une section partielle du sphincter interne (dite sphinctérotomie ou léiomyotomie latérale) est réalisée sous anesthésie générale ou locale lorsqu’on veut lever le spasme des muscles de la continence. Cette technique est effectuée à distance de la fissure qui est laissée en place et cicatrise seule. L’amélioration des phénomènes douloureux survient assez vite (une semaine). Ce traitement est évalué de façon rigoureuse sur le plan scientifique. On dispose aujourd’hui d’études ayant des nouvelles des malades longtemps après la chirurgie. Plus de neuf fois sur dix, les malades opérés selon cette technique se disent satisfaits et la récidive de la fissure ne concerne en règle que moins de cinq pour cent d’entre eux. Cette méthode expose également, comme la précédente, au risque de voir apparaître des signes d’incontinence. Ceux-ci sont habituellement présents près d’une fois sur trois immédiatement après le geste mais ils disparaissent habituellement dans les semaines qui suivent. Malheureusement, une incontinence persiste de façon définitive chez environ 8% des malades, la majorité des incontinences observées concernent les gaz et les suintements.
- La dilatation de l’anus (dite dilatation anale) est un traitement préconisé depuis de très nombreuses années de l’histoire de notre médecine. Ce traitement est simple à effectuer parce qu’il consiste simplement à étirer progressivement l’anus pour en augmenter son diamètre. Il n’y a pas de plaie opératoire mais ce traitement impose une anesthésie générale. Il peut se compliquer de déchirures multiples des sphincters de l’anus. Le risque principal est la survenue d’une perte incontrôlée de selles ou de gaz (on parle d’incontinence). Ces signes peuvent être transitoires ou définitifs. Cette technique est donc très peu utilisée ne France.
Quels choix de traitement pour quelle situation ?
Les malades confrontés à des douleurs anales et attribuées à une fissure anale chronique doivent tenter un traitement simple associant des médicaments de la constipation et des traitements à visée locale. Il faut associer des médicaments visant à atténuer la douleur. Cette première démarche pendant un mois permet de faire disparaître la douleur dans la moitié des cas. Il n’est pas important d’obtenir absolument une cicatrisation de la fissure anale à ce terme. La poursuite du traitement pendant une période plus longue peut être nécessaire à ces fins. Les dérivés nitrés en application topique peuvent être proposés aux malades qui acceptent de supporter financièrement le coût du traitement et certains effets secondaires parfois gênants (maux de tête) .Cette stratégie est efficace et permet de réduire le nombre de personnes qui auront recours à la chirurgie pour le traitement de ce problème.
La chirurgie de la fissure anale peut être proposée lorsque les douleurs persistent de façon importante ou répétée malgré un traitement médicamenteux classique. Le choix de la technique chirurgicale dépend beaucoup de l’expérience du médecin consulté et de la personne malade. En France, de nombreux spécialistes en proctologie effectuent l’ablation de la fissure associée à une plastie. Cette méthode peut permettre d’éviter de couper le sphincter interne chez des malades ayant une fragilité du périnée. La sphinctérotomie latérale sans ablation de la fissure est une alternative surtout chez les patients ayant un anus hypertonique. La dilatation anale est aussi efficace que la sphinctérotomie mais elle provoque beaucoup plus d’incontinence et doit donc être abandonnée.
Rédaction Pr Laurent Siproudhis : décembre 2008.
Mise à jour Dr Élise Pommaret : juin 2014.
Relecture Dr Charlotte Favreau-Weltzer : avril 2018.
Ce sujet vous intéresse ? Pour en savoir plus, consultez ces articles de la SFHGL :
