Qu’appelle-t-on hémorroïdes ?
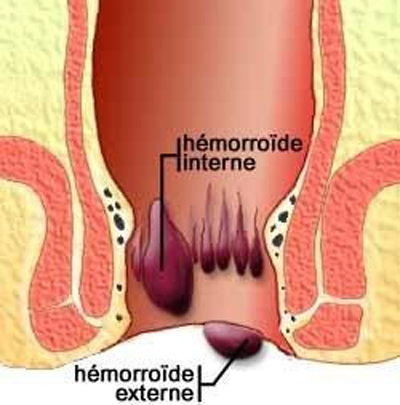
Les hémorroïdes sont des éléments présents normalement au niveau de l’anus chez tous et depuis la naissance. Il ne s’agit pas de simples veines mais de lacs sanguins associés à des petits vaisseaux artériels et veineux. L’ensemble est regroupé en général en 3 à 4 structures, ayant des formes de grappes de raisin unies entre elles, et fixées à la paroi de l’anus (figure 1).
On sépare habituellement les hémorroïdes internes qui tapissent le canal anal et qui ont un aspect de coussinet violacé, des hémorroïdes externes qui sont immédiatement à l’extérieur de l’anus, uniquement visibles lors de complications.
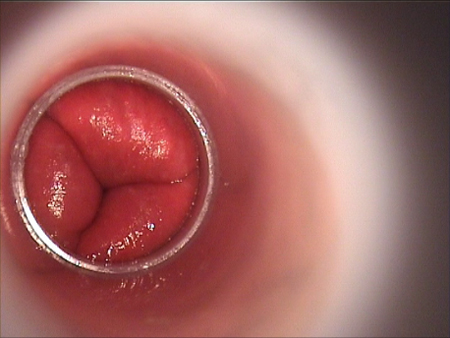
Les hémorroïdes internes ne peuvent pas être identifiées par un simple toucher : pendant la consultation, il faut introduire dans l’anus, un appareil non traumatisant (anuscope) pour les examiner (figure 2).
Les complications
La thrombose hémorroïdaire
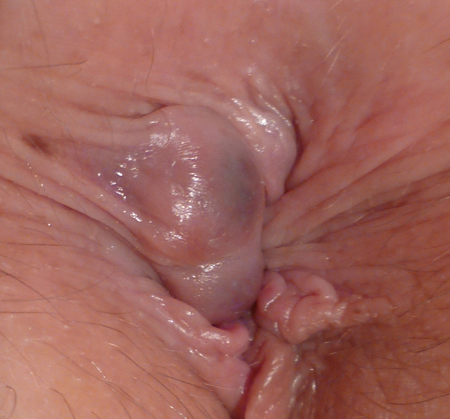
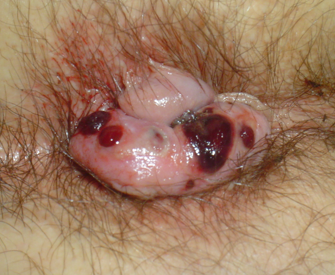
La thrombose hémorroïdaire externe se caractérise par une tuméfaction douloureuse d’apparition brutale, siégeant à l’entrée de l’anus, initialement très douloureuse car œdémateuse (mais pas toujours), puis devenant bleutée (photo 3). Elle disparait spontanément en 2 à 3 semaines en moyenne, soit en se résorbant petit à petit par « intérieur », soit en s’évacuant par un trou au niveau de la peau (sphacèle), on voit alors le caillot qui sort et des saignements se produisent (photo 4).
Elle peut être plus ou moins volumineuse et circonférentielle et on parle dans ce cas de polythrombose.
Quand la thrombose externe n’est plus œdémateuse, qu’elle est affleurante à la peau, et encore très gênante malgré plusieurs jours de traitement anti inflammatoire notamment, on peut réaliser une incision ou excision, en consultation, sous anesthésie locale. Ce geste permet de soulager rapidement la patient, et ainsi de raccourcir la durée de la crise.
La thrombose hémorroïdaire interne se traduit par une sensation de tension et de brûlure à l’intérieur du canal anal. Elle est plus rare que la thrombose externe.
Les saignements
Les hémorroïdes étant un réseau artériel et veineux très superficiel, l’une des complications fréquentes est le saignement. Celui-ci peut être minime (sang sur le papier à l’essuyage) ou beaucoup plus abondant (colorant la cuvette des toilettes et coulant au goutte à goutte). Ce saignement est généralement indolore et survient lors de l’émission de selle.
Abondant et répété il peut provoquer une anémie (manque de globule rouge) et il relève alors d’un traitement chirurgical.
Le prolapsus hémorroïdaire
Il s’agit d’un phénomène non douloureux correspondant à une extériorisation intermittente ou permanente des hémorroïdes internes (on parle aussi de procidence). Le prolapsus peut s’extérioriser lors de la selle ou lors d’effort (marche prolongée…). Il peut se réintégrer spontanément ou nécessiter des manœuvres digitales de réintégration (le patient appuie sur ses hémorroïdes pour les faire rentrer).
Le prolapsus peut s’accompagner de saignements, de démangeaisons et de suintements.
Ces signes sont souvent chroniques c’est-à-dire qu’ils durent longtemps ou sont permanents. Ces plaintes (on parle de symptômes) surviennent à l’âge adulte, souvent dans un contexte de constipation chronique.
Attention !! Aucune des plaintes décrites ne signe avec certitude une maladie hémorroïdaire : d’autres maladies de l’anus ou de l’intestin peuvent donner des signes absolument identiques (douleurs, saignements, brûlures, procidence). C’est pourquoi les symptômes chroniques doivent inciter à consulter un médecin parce qu’ils peuvent être liés à une autre maladie que les hémorroïdes.
Quels sont les facteurs qui déclenchent ou aggravent les hémorroïdes ?
De nombreuses incertitudes persistent sur les causes de la maladie hémorroïdaire. On ne sait pas très bien si les plaintes sont en rapport avec une maladie des vaisseaux ou s’il s’agit d’une maladie du système de fixation (ou d’ancrage) des hémorroïdes. De nombreux facteurs déclenchants ont été proposés mais très peu d’entre eux ont fait l’objet d’études suffisamment poussées pour les impliquer de façon certaine. Parmi les facteurs les mieux documentés, on retient les troubles du transit intestinal (constipation mais aussi diarrhée), les efforts physiques, le stress, certains agents irritants médicamenteux (certains laxatifs, suppositoires utilisés dans la constipation) ou alimentaires (épices), les menstruations, la grossesse et l’accouchement. Un terrain familial propice est souvent retrouvé.
Quels types de traitement peuvent être envisages ?
Trois grands types de traitements sont proposés :
- les traitements médicamenteux,
- les traitements instrumentaux,
- les traitements chirurgicaux.
Les traitements médicamenteux consistent à calmer la douleur (médicaments antalgiques ou anti-inflammatoires), régulariser le transit intestinal (laxatifs), à améliorer le flux veineux (médicaments dits veinotoniques), à diminuer l’œdème et à calmer l’inflammation locale (suppositoires et crèmes), protéger la paroi du canal anal (crèmes et suppositoires). On dispose aujourd’hui de données scientifiques qui valident l’utilisation de ces médicaments dans le traitement de la crise hémorroïdaire.
Les traitements instrumentaux sont faits lors d’une simple consultation, dans le cabinet du médecin ou chirurgien. Ils ont tous pour but de renforcer le soutien des hémorroïdes internes en créant une zone cicatricielle au sommet de celles-ci. Ils ne suppriment pas les hémorroïdes. La constitution d’une zone cicatricielle repose sur la création d’une brûlure minime de la paroi par un agent chimique (sclérose), thermique (photocoagulation) ou par l’apposition d’une strangulation localisée au sommet de l’hémorroïde (ligature élastique). Ces traitements sont dans l’ensemble bien tolérés parce qu’ils sont effectués sur une zone non sensible de l’anus. Les complications observées après ces gestes concernent moins de dix pour cent des malades : il s’agit surtout de douleurs et de saignements. L’efficacité ne se fait pas sentir immédiatement et il faut parfois répéter une à deux fois les séances. La disparition des signes concerne plus de deux personnes sur trois durant la première année qui suit le traitement. Néanmoins les effets bénéfiques ont tendance à s’atténuer avec le temps. Des séances d’entretien peuvent alors être envisagées à la demande du patient en fonction des symptômes.
Cf fiches « vous allez avoir » infrarouge ; ligature élastique ; sclérose.
La chirurgie des hémorroïdes :
Il existe plusieurs techniques de chirurgie pour le traitement des hémorroïdes :
- la plus « radicale » consiste à enlever complètement les hémorroïdes internes et externes : c’est hémorroïdectomie de type Milligan Morgan. Elle est réalisée sous anesthésie générale ou rachi anesthésie. L’ablation concerne habituellement les trois paquets hémorroïdaires (deux à droite et un à gauche). Les plaies sont laissées ouvertes ou partiellement fermées. La dissection peut éventuellement être réalisée par une pince bipolaire de thermofusion. Les suites de l’intervention sont habituellement douloureuses au moins pendant les 10 premiers jours. La douleur est plus intense au moment de la selle. Elle nécessite souvent le recours à des calmants puissants comme la morphine et les médicaments anti-inflammatoires. La cicatrisation est lente. Elle est achevée en moyenne 6 à 8 semaines après l’intervention. Ce geste impose en moyenne trois à quatre semaines d’arrêt de travail. La durée d’hospitalisation varie beaucoup d’un centre à l’autre (entre un et cinq jours), mais cette procédure s’effectue de plus en plus souvent en ambulatoire (le patient ne passe pas de nuit à l’hopital). Des complications existent. Dans la période précoce, il s’agit de difficultés transitoires à la reprise du transit ou à uriner, des saignements abondants qui peuvent survenir jusqu’à 3 semaines après l’intervention. Dans la période tardive, des complications rares peuvent survenir : un rétrécissement cicatriciel de l’anus (exceptionnel) ou des difficultés (en règle générale, modérées) à contrôler les gaz et les selles.
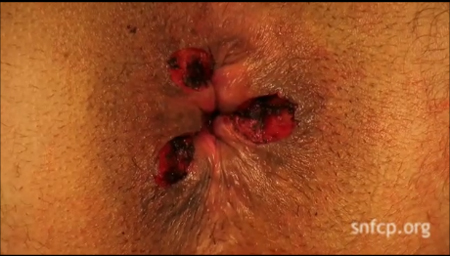
- l’hémorroïdopexie (ou anopexie) selon Longo, consiste en un « lifting » des hémorroïdes internes : grâce à une pince mécanique, une collerette de muqueuse est enlevée au sommet des hémorroïdes internes, et une suture mécanique par agrafage est réalisée. Les hémorroïdes sont remontées mais pas enlevées, l’apport sanguin est réduit tout en renforçant le soutien du tissu hémorroïdaire dans l’anus. Elle est faite sous anesthésie générale ou rachi anesthésie.
- la ligature artérielle hémorroïdaire sous contrôle Doppler (ou HAL pour Hemorrhoidal Artery Ligation) est une chirurgie dite « mini-invasive ». Elle repose sur la ligature des zones d’afflux sanguin des hémorroïdes internes. Cette méthode consiste à réaliser à l’occasion d’une courte anesthésie générale ou loco régionale, la mise en place de 6 à 8 points de suture au sommet des hémorroïdes à l’endroit où existent les petites artères qui les irriguent. Cette méthode est guidée par une sonde Doppler introduite dans l’anus. Cette technique peut être associée à une mucopexie (lifting en 1 à 6 points du canal anal à l’aide d’un fil résorbable). Il s’agit de la technique HAL – RAR (RAR pour Recto-Anal Repair). Les suites sont en général moins douloureuses et le retour à une vie normale plus rapide qu’après la chirurgie classique.
- la radio fréquence des paquets hémorroïdaires est une technique chirurgicale mini invasive récente. Elle permet des traiter des hémorroïdes internes qui saignent et/ou qui sortent, sans faire de plaie, en « brûlant » grâce à une sonde de radio fréquence les paquets vasculaires. Elle est réalisée à l’occasion d’une courte anesthésie générale ou loco régionale, en ambulatoire le plus souvent. Cette technique offre de bons résultats avec des douleurs modérées et de courte durée, mais le recul est encore insuffisant pour avoir des données fiables sur les risques à long terme et sur le taux de récidive des signes hémorroïdaires.
Quels choix de traitement pour quelles situations ?
Les traitements médicamenteux peuvent être utilisés dans le traitement des douleurs hémorroïdaires aiguës qui accompagnent la thrombose externe ou la crise hémorroïdaire. Ils ne sont donc justifiés que pour de courtes périodes (en règle générale, une à deux semaines). Les traitements instrumentaux constituent le traitement des hémorroïdes internes lorsqu’elles sont responsables de signes chroniques comme la procidence ou les saignements. La ligature a une petite supériorité d’efficacité par rapport aux autres méthodes instrumentales mais au prix d’un peu plus de douleurs. Le traitement chirurgical classique est souvent réservé aux échecs des traitements instrumentaux, mais aussi pour des maladies hémorroïdaires très avancées d’emblées, ou pour les hémorroïdes externes sur lesquelles les traitements instrumentaux n’ont pas d’effet. C’est la méthode qu’il faut proposer aux personnes très gênées et qui souhaitent une solution plus radicale. Les autres techniques, moins invasives, peuvent aujourd’hui être proposées aux personnes souffrant de saignement et d’une procidence (hémorroïdes internes) lorsque celles-ci craignent une immobilisation longue (activité professionnelle) ou des douleurs post-opératoires importantes.
Pour en savoir plus
Laurent SIPROUDHIS
Rédaction septembre 2001
Mise à jour par le Dr Charlotte FAVREAU-WELTZER en mai 2018
Ce sujet vous intéresse ? Pour en savoir plus, consultez cet article de la SFHGL : Hémorroïdes : c’est quoi ?
