La chirurgie des hémorroïdes a la réputation d’avoir des suites opératoires très douloureuses.
La Société Française d’Anesthésie-Réanimation (SFAR) l’a effectivement classée parmi les interventions les plus douloureuses à partir des mesures de la douleur post-opératoire (DPO) sur une échelle visuelle analogue (EVA). La note évaluée par le patient sur une réglette allant de 0 à 10 est en moyenne supérieure à 5 dans les 24 premières heures. Cette douleur s’apaise ensuite pour se raviver lors de la première selle particulièrement crainte par le patient. C’est pourquoi une réflexion est régulièrement menée dans l’amélioration de la prise en charge de la DPO après chirurgie hémorroïdaire.
Comment expliquer les douleurs après chirurgie hémorroïdaire ? Un peu de physiopathologie
L’innervation anale
La marge anale, qui comprend le rebord cutané de l’anus puis les 2 à 4 premiers centimètres du canal anal, est très riche en récepteurs sensibles au toucher, au chaud-froid, à la vibration et à la douleur (nocicepteurs) par piqûre, coupure ou œdème. L’influx nerveux est transmis par les nerfs pudendaux droit et gauche (ex nerfs honteux). Ces nerfs à fibres sensitives et motrices sont issus des racines nerveuses de la moelle épinière sacrée, majoritairement S3 et S4. Ils se terminent en trois branches principales, rectale, périnéale et dorsale du clitoris ou de la verge, avec des ramifications à des niveaux et en nombre variables selon les individus. Les branches rectales et les rameaux périnéaux profonds assurent l’innervation de la marge anale, du canal anal et du sphincter externe de l’anus.
À partir de la jonction ano-rectale et sur le rectum, l’innervation dépend du système nerveux autonome sympa- et parasympathique. Les sensations douloureuses proviennent uniquement de la stimulation des récepteurs à la distension (barorécepteurs) situés dans la paroi du rectum et le muscle releveur de l’anus. Ce système règle de façon automatique (inconsciente) le degré du tonus du sphincter interne de l’anus et le fonctionnement vésical.
La DPO, escalade et cercle vicieux
Les hémorroïdes internes siègent sous la muqueuse du canal anal jusqu’à la jonction ano-rectale. Les hémorroïdes externes se situent sous la marge anale. Tout geste chirurgical, portant sur la marge anale ou la partie basse du canal anal, est douloureux suite au traumatisme tissulaire direct et à l’œdème réactionnel local. Cette douleur déclenche un spasme musculaire des sphincters anal et parfois vésical avec un risque de rétention urinaire réflexe. La constitution d’un globe vésical se signale par des douleurs hypogastriques parfois difficiles à préciser par le patient en post-opératoire.
Or l’administration d’antalgiques puissants de type morphinique a pour inconvénient d’aggraver la rétention d’urines et également de ralentir le transit intestinal avec risque de constipation. Le bol fécal se durcit parfois jusqu’à former un fécalome très douloureux à évacuer et lui-même responsable d’une rétention d’urines réflexe. Ainsi, l’objectif de la prise en charge de la DPO n’est pas seulement d’en diminuer l’intensité mais d’empêcher l’apparition de ce cercle vicieux en particulier grâce au blocage anesthésique des nerfs à destination ano-rectale.
Toutes les techniques chirurgicales sont-elles douloureuses ?
Il existe différents type de chirurgie pour les hémorroïdes : l’hémorroïdectomie, l’hémorroïdopexie, la désartérialisation guidée par le Doppler, la radiofréquence.
- L’hémorroïdectomie est l’intervention traditionnelle et de référence. Elle consiste à enlever les paquets hémorroïdaires pathologiques, externes et internes. L’excision commence sur la marge anale et remonte jusqu’au bord supérieur du canal anal où sont liés les pédicules vasculaires. Les plaies, le plus souvent au nombre de trois, sont situées sur la zone la plus sensible. La douleur est en rapport avec le nombre de paquets excisés, soit modérée pour une ou deux plaies, soit forte pour trois ou quatre plaies. De nouveaux instruments (très onéreux) de section-coagulation par ultra-sons (harmonic-scalpel®) ou par diathermie bipolaire (Ligasure®, pince Voyant®) permettent de limiter la diffusion thermique et l’œdème réactionnel. Leur utilisation semble présenter un avantage sur la DPO (plus avec le Ligasure®) mais les effectifs des études sont trop faibles pour être significatifs.
- L’hémorroïdopexie ou intervention de Longo date de 1995. Son concept est tout à fait différent puisqu’il s’agit d’un « lifting hémorroïdaire » réalisé avec une pince agrafeuse circulaire. Les hémorroïdes internes prolabées sont repositionnées dans le canal anal après résection d’un manchon muqueux de 15 à 20 millimètres de hauteur sur le bas rectum et agrafage au niveau de la jonction ano-rectale ; mais elles ne sont pas retirées. Cette intervention ne peut complètement corriger une maladie hémorroïdaire interne et externe trop avancée, avec prolapsus permanent. Elle convient plus particulièrement au prolapsus hémorroïdaire interne réductible et circonférentiel. L’absence de plaie anale rend cette technique moins douloureuse que l’hémorroïdectomie tant en post-opératoire immédiat que lors de la défécation. Cependant, l’hémorroïdopexie peut engendrer des douleurs différentes à type de tension. Les modifications circulatoires temporaires sur les hémorroïdes repositionnées avec gonflement voire thrombose peuvent être source de douleurs intra-canalaires et de blocage urinaire réflexe. Le remodelage de la jonction ano-rectale modifie transitoirement la compliance rectale et la stimulation des barorécepteurs, ce qui pourrait expliquer les fréquents symptômes d’urgence fécale. Ces urgences fécales plus ou moins douloureuses régressent en quelques jours ou semaines. Enfin la DPO se rapproche de celle d’une hémorroïdectomie si l’on associe un geste d’excision sur les hémorroïdes externes.
- La désartérialisation des paquets hémorroïdaires, guidée par Doppler, est une technique récente, qui offre légèrement moins de douleur que l’intervention de Longo, mais avec un taux de récidive à long terme plus important. Son principe consiste à ligaturer au fil toutes les artères à destinée hémorroïdaire, au niveau de la jonction ano-rectale après repérage par une sonde Doppler. Ce geste peut être complété par une mucopexie, c’est à dire un « lifting » hémorroïdes internes.
Ce geste est le plus souvent assez peu douloureux. Il se rapproche des techniques instrumentales et est indiqué à un stade peu évolué de la maladie hémorroïdaire (grade 2 ou 3 débutants). - La radiofréquence est une technique toute récente, qui consiste à brûler les vaisseaux hémorroïdaires internes avec une sonde métallique, dont l’extrémité est munie d’un émetteur de radio fréquence (un peu similaire aux micro-ondes utilisées en cuisine). Cette technique se pratique sous anesthésie générale, en ambulatoire. Elle semble être la technique chirurgicale la moins douloureuse (bien qu’aucune étude n’ait encore été menée pour confirmer cette impression), mais ne s’adresse qu’à la maladie hémorroïdaire interne modérée (grade 2 ou 3 débutants). Aucune plaie n’est réalisée, ce qui explique son caractère presque indolore.
En pratique, le choix de la technique opératoire n’est pas déterminé par l’intensité de la DPO mais selon la confrontation des manifestations de la maladie hémorroïdaires et des données de l’examen clinique. C’est le chirurgien proctologue qui conseille la meilleure option chirurgicale parfois même en fonction de l’examen sous anesthésie. La prise en charge de la DPO sera adaptée au choix opératoire.
Pour une même technique opératoire, la DPO est-elle variable selon les patients ?
Il est évident que l’importance du geste chirurgical est un facteur déterminant de la DPO, mais l’intensité de cette douleur est très variable selon les individus. En effet, la DPO est beaucoup plus appréhendée par les patients dont la maladie hémorroïdaire n’est pas douloureuse.
La douleur est fortement liée à la tonicité du sphincter anal et à l’importance du spasme postopératoire. L’hypertonie sphinctérienne et le spasme sphinctérien réflexe anal et vésical sont plus forts et plus fréquents chez l’homme que chez la femme.
Conséquences de l’anesthésie sur la DPO après chirurgie hémorroïdaire
La chirurgie hémorroïdaire peut être réalisée sous anesthésie générale, loco-régionale (rachianesthésie) ou sous anesthésie locale avec sédation selon les pratiques de chaque équipe. L’anesthésie locale simple est réservée au geste d’excision de thrombose en urgence. L’anesthésie générale est planifiée en fonction de la durée du geste qui est court mais douloureux. Des opiacés d’action courte (par exemple le remifentanil) sont donc utilisés pour assurer une réversibilité rapide tout en évitant la survenue en postopératoire de complications liées spécifiquement à l’administration d’opiacés telles que les nausées, les vomissements et plus spécifiquement dans le cadre de cette chirurgie, la constipation et la rétention d’urines. La rachianesthésie assure également une bonne analgésie notamment en postopératoire immédiat avant que le bloc ne se lève mais elle a également l’inconvénient de favoriser la survenue de rétention d’urines. L’administration d’opiacés en rachianesthésie doit être absolument évitée car le risque de rétention d’urines devient alors inacceptable. L’anesthésie locale avec sédation est peu pratiquée ; elle convient aux interventions limitées à un ou deux paquets hémorroïdaires, soit à une chirurgie mini-invasive.
Quel est l’intérêt des nouvelles techniques d’infiltration anesthésiques des nerfs pudendaux au cours de la chirurgie hémorroïdaire?
Outre la prise en charge médicamenteuse postopératoire codifiée selon les règles de bonne pratique clinique, établies par la Société Française d’Anesthésie Réanimation et sur laquelle nous reviendrons, l’utilisation des techniques d’infiltration des nerfs pudendaux en peropératoire a amélioré la qualité des suites opératoires immédiates.
L’intérêt des techniques d’infiltration est bien démontré par des études rigoureuses depuis le début des années 90. Ces techniques consistent à infiltrer un agent anesthésique de longue durée d’action, au contact des branches nerveuses rectales des nerfs pudendaux droit et gauche, ainsi que sur les branches sensitives périanales postérieures.
L’infiltration est réalisée sur un patient sous anesthésie légère, avant le geste chirurgical lui-même. Elle est efficace dans un délai de 20 minutes environ. Elle contribue à assurer l’analgésie de la région durant le geste opératoire et dans les heures suivantes. Le repérage des nerfs peut être facilité par l’utilisation d’un stimulateur ou d’une échographie. Ce geste effectué de façon aseptique et après avoir vérifié par aspiration l’absence de positionnement de l’aiguille dans un vaisseau, comporte peu de risques. Si l’injection est trop éloignée du nerf, l’anesthésie peut être incomplète. Au contraire, une diffusion excessive en avant du sphincter anal, conduit à une anesthésie de tout le périnée qui peut contribuer à favoriser la rétention d’urines.
Dans tous les cas cette anesthésie est réversible en plusieurs heures. L’infiltration permet de diminuer de façon importante la quantité d’analgésiques administrés et en particulier le recours aux morphiniques au cours des 24 premières heures postopératoires, évitant ainsi leurs effets secondaires décrits précédemment.
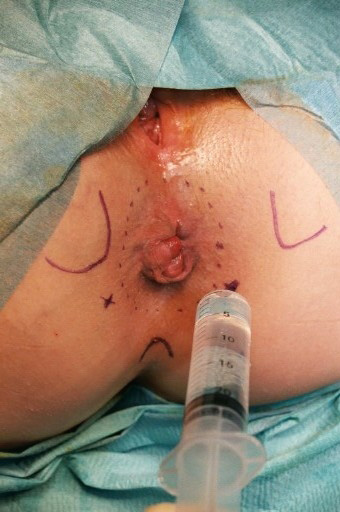
Comment utiliser les médicaments de la douleur lors d’une chirurgie des hémorroïdes ?
Les Recommandations pour la Pratique Clinique concernant la chirurgie hémorroïdaire préconisent l’association d’anti-inflammatoires non stéroïdiens (AINS) (kétoprofène) et du paracétamol de façon systématique ; le recours aux morphiniques est nécessaire si le score d’intensité douloureuse reste > 5/10.
Les morphiniques sont prescrits à la demande. En postopératoire immédiat la morphine est administrée soit par voie sous cutanée soit par voie intraveineuse à l’aide d’une pompe d’analgésie auto-contrôlée. Son efficacité est à mettre en balance avec les effets secondaires déjà cités dont la fréquence dépend de la dose administrée.
L’intérêt des infiltrations doit encore être souligné car elles permettent de limiter le recours aux opioïdes dont les effets secondaires sont proportionnels aux doses administrées. A la levée du bloc on peut utiliser par voie orale du néfopam ou du tramadol, ou un opioïde faible (codéine), la morphine à libération immédiate étant réservée aux douleurs plus intenses.
Proposition d’une stratégie de prise en charge de la DPO après chirurgie hémorroïdaire
Avant l’intervention
- Information du patient sur les modalités chirurgicales et le mode de prise en charge de la DPO.
- Prescription de laxatifs quelques jours avant.
- Bien vider la vessie avant le passage au bloc opératoire.
- Débuter éventuellement les AINS en prémédication.
En salle d’opération
- Réalisation d’une infiltration bilatérale des branches rectales du nerf pudendal (à l’aveugle ou après repérage).
- Utilisation d’un agent anesthésique de longue durée (10-15 ml de ropivacaïne 7,5 mg/ml dans chaque fosse ischiorectale)
- AINS (si non administrés en préopératoire) et paracétamol intraveineux
- Limiter le remplissage vasculaire
En postopératoire
- Surveillance de l’EVA pour compléter le traitement antalgique par des morphiniques si besoin
- Vérifier la reprise d’une miction normale dans les 6 heures. En cas de globe : sondage évacuateur chez la femme et commencer par la prescription d’alpha bloquants chez l’homme
- Poursuivre les AINS
- Expliquer l’utilisation des opiacés faibles et du tramadol à la demande dès la levée du bloc et lors des premières selles
- Continuer les laxatifs en postopératoire
- Vérifier l’absence de complication locale
Dr. Béatrice VINSON-BONNET. mars 2007
Mis à jour Dr Charlotte FAVREAU-WELTZER. mai 2018
