Qu’est-ce que l’herpès ?
L’herpès est une maladie virale, contagieuse, responsable de vésicules et d’ulcérations de la peau et/ou des muqueuses, dues à un virus : l’Herpès simplex virus (ou HSV). Il existe deux types de HSV. Il était classique de dire que l’HSV 1 concernait surtout les lèvres (bouton de fièvre), et le type 2 les infections génitales et anales. En fait depuis 10 à 20 ans les infections génitales herpétiques chez les jeunes sont plus souvent dues à l’herpès de type 1.
C’est un virus très répandu, plus de la moitié de la population l’a rencontré dans sa vie.
C’est une maladie chronique qui évolue par poussées. Elle se contracte par contact avec une personne contagieuse.
Est-ce grave ?
Chez l’adulte en bonne santé cette maladie peut être gênante, mais elle n’est jamais grave. Par contre chez le nouveau né et chez le nourrisson elle peut diffuser au cerveau et être mortelle. Chez les malades atteints d’immunodépression (VIH, traitements immunosuppresseurs…) ou de certaines maladies de peau sévères elle peut être dangereuse.
Comment se transmet l’herpès ano-génital ?
Le virus de l’herpès est transmis par contact direct à partir de la peau ou des muqueuses d’un sujet déjà infecté. L’herpès ano-génital est le plus souvent acquis lors d’un rapport sexuel (même protégé car le préservatif ne protège pas à 100% de ce virus, les lésions pouvant se situer en dehors de la zone couverte par le préservatif). Le partenaire contaminant peut présenter un herpès ano-génital, mais aussi un herpès des lèvres, qui sera transmis lors d’un rapport bucco-génital ou bucco-anal. Un malade est surtout contagieux pendant les poussées, mais peut aussi l’être sans qu’aucune lésion ne soit visible à l’œil nu. Il peut donc transmettre le virus sans s’en apercevoir.
Quels sont les symptômes d’une poussée d’herpès ano-génital ?
Tout d’abord environ les 2/3 des porteurs du virus HSV ne font jamais de manifestation visible.
Il faut distinguer la première manifestation (primo-infection) des poussées récurrentes qui peuvent lui succéder.
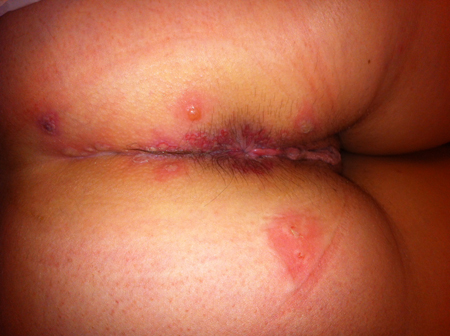
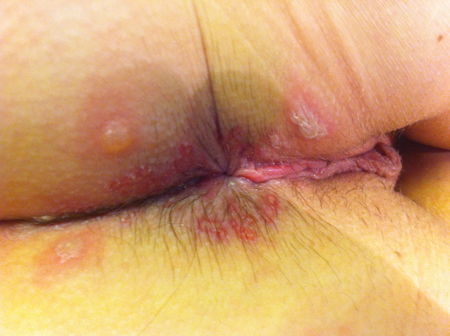
La première manifestation ou primo-infection est en général bruyante. Cinq à 7 jours après la contamination, de vésicules plus ou moins nombreuses et étendues se forment autour de l’anus ou des organes génitaux, avec une sensation de brûlure intense et de cuisson. Du fait des frottements ces vésicules se rompent et laissent place à des ulcérations à fond typiquement jaunâtre (photos 1-3). La douleur peut-être extrême. Des signes urinaires sont fréquents (envie fréquente d’uriner, brûlures en urinant) ainsi qu’un ganglion sensible dans l’aine. Il peut exister une fièvre modérée. Ces signes durent en moyenne 10 à 20 jours. Les crises d’herpès guérissent toujours toutes seules. Le traitement vise à raccourcir la durée de la crise, diminuer la douleur et faciliter la cicatrisation.

Photos 1-3 : Herpès périanal à herpès virus de type 2, primo-infection. On voit sur les photos 2 et 3 les vésicules encore intactes.
Les récidives ou résurgences surviennent ensuite avec une fréquence et un rythme très variables. Elles surviennent presque toujours au même endroit. Elles peuvent être favorisées par de la fièvre, une fatigue ou un traumatisme. Elles sont en général moins bruyantes que la primo-infection. Les lésions cutanées sont identiques, mais souvent plus limitées.
Il faut savoir que parfois le virus peut être contracté, mais ne se manifester pour la première fois que des mois ou années après la transmission. Cette première poussée peut être alors bruyante comme une primo-infection.
Comment fait-on le diagnostic ?
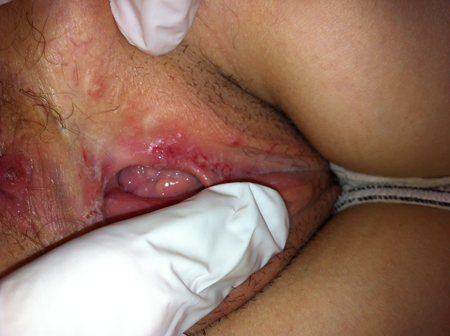
Le plus souvent, le diagnostic est fait par un simple examen clinique lors d’une poussée. L’aspect typique des lésions (cf photo 4) suffit à poser le diagnostic.
Toutefois, chez les femmes en âge de procréer et les patients immunodéprimés, il est préférable d’avoir un diagnostic de certitude, qui est établi grâce à des prélèvements faits par un petit « coton-tige » au niveau des lésions (ce prélèvement est rapide mais souvent douloureux pendant la poussée).
La sérologie, ou « prise de sang », n’est pas un bon examen pour le diagnostic d’infection à herpès.
Photos 4 : Aspect typique d’atteinte génitale avec des ulcérations à fond jaunâtre regroupées en bouquets.
Quelle est l’évolution de cette maladie ?
Une fois le virus de l’herpès présent dans l’organisme, il ne peut pas être éliminé, il se réfugie et sommeille dans les nerfs de la région infectée. Par moments, il va se multiplier et donner des poussées, plus ou moins fréquentes selon les individus. En dehors des crises le virus est parfaitement silencieux et ne donne aucun trouble.
Peut-on s’en protéger ?
Il faut avant tout que les patients porteurs d’herpès, connaissent leur maladie, et les symptômes d’une poussée, sachant que ceux-ci sont souvent discrets. En cas de crise ils devront prendre des précautions. Attention, le préservatif ne couvre pas forcément la zone atteinte, et ne protège donc pas à 100% contre ce virus. En cas d’herpès des lèvres : pas de baisers et pas de rapport sexuel oro-génital ou oro-anal pendant les poussées.
Bien que le risque de transmission soit plus important lors des crises, il existe aussi lors des épisodes de multiplication silencieuse du virus (excrétion asymptomatique).
Le virus de l’herpès est très fragile et ne peut pas être transmis dans les piscines, ni dans les toilettes. On déconseille toutefois le partage du linge de toilette en cas d’herpès connu.
Attention : être porteur d’un herpès ano-génital augmente le risque de transmission du virus HIV! En effet, les érosions présentes sur la peau ou les muqueuses pendant les poussées facilitent le passage du virus.
Une femme enceinte porteuse d’herpès doit prévenir son gynécologue-obstétricien, car certaines précautions sont nécessaires pour prévenir le risque de transmission au nouveau né lors l’accouchement.
Par ailleurs, les jeunes bébés peuvent être infectés par un simple baiser d’une personne atteinte d’un herpès des lèvres.
Comment le traite-t-on ?
Rappelons que l’on ne guérit pas d’un herpès, même si l’on traite la primo-infection.
Le traitement est un anti-viral (aciclovir ou valaciclovir), pris par la bouche. Il n’existe pas de traitement local pour l’herpès ano-génital.
Le traitement a uniquement pour but de raccourcir la durée et l’intensité des poussées. Il sera donc prescrit au coup par coup, en début de poussée, uniquement si les poussées sont sévères, durent longtemps ou sont gênantes par le risque de contagion qu’elles entraînent.
Il ne diminue pas la fréquence des récidives.
Un traitement au long cours (pris tous les jours), peut être proposé en cas de crises très fréquentes.
Dr Charlotte FAVREAU-WELTZER. Mars 2014
Mise à jour juin 2018
Mots clés : infection sexuellement transmissible, ist, herpès, proctologie
Grand public, maladies, informations, infections sexuellement transmissibles, herpès
Ce sujet vous intéresse ? Pour en savoir plus, consultez cet article de la SFHGL : 3 minutes pour comprendre les infections anales à Herpès