Retrouvez ci-dessous la réponse et l’explication du Procto Quiz du mois de mars 2026.

Procto Quiz – Mars 2026
L’image du mois, quel est votre diagnostic ?
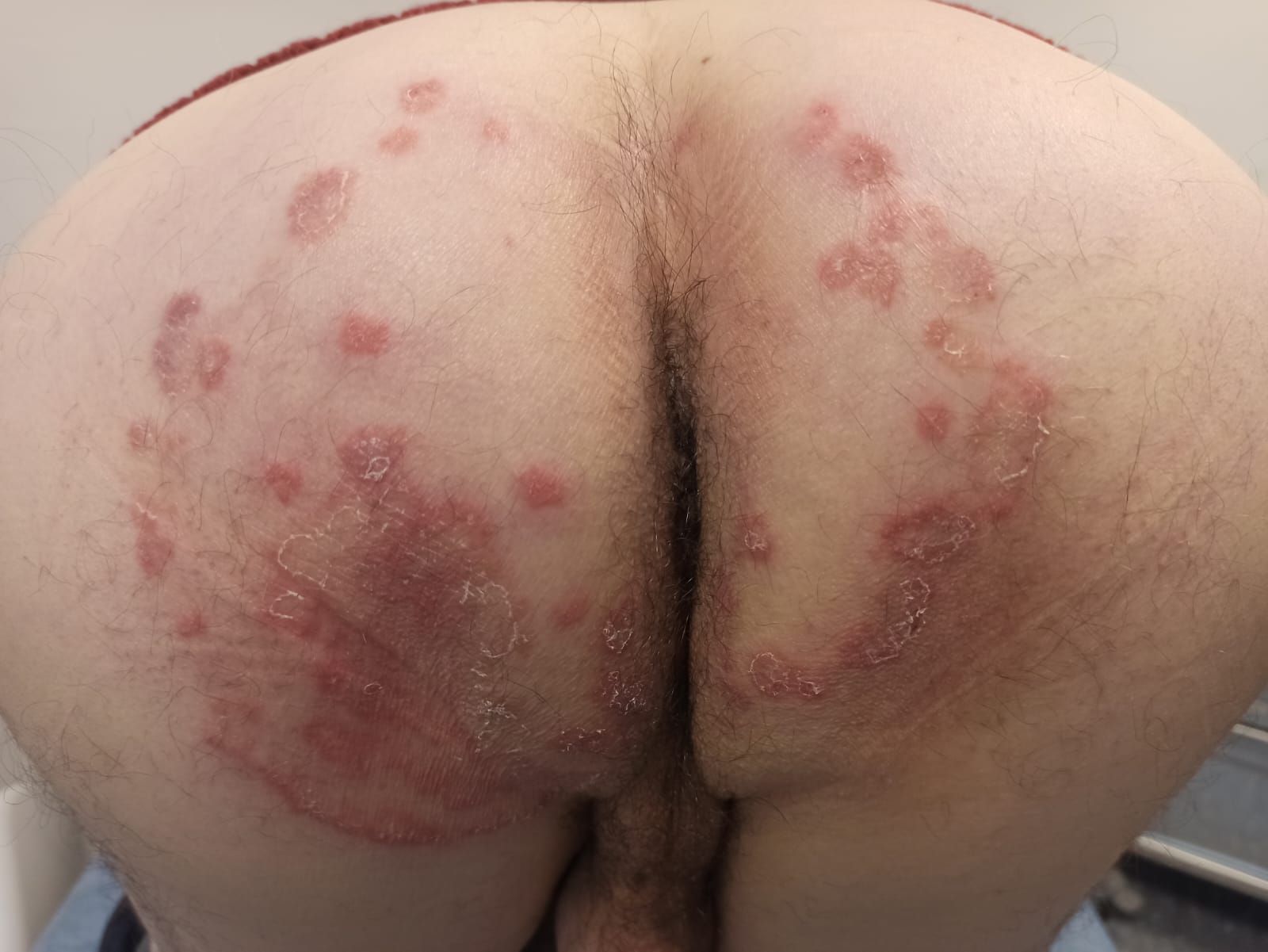
Un patient de 40 ans, ayant une sexualité anale, avec pour principal antécédent une radiofréquence hémorroïdaire, consulte pour un prurit anal chronique invalidant. Il a bénéficié d’un traitement local par dermocorticoïdes pendant dix jours, puis d’un traitement antifongique topique pendant sept jours, sans amélioration, avec persistance des symptômes et extension des lésions (Figure 1).
Quel est votre diagnostic ?
De quoi s’agit-il ?
- Un psoriasis
- Une dermatophytose
- Une maladie de Bowen
- Une dermatose bulleuse
- Un lichen plan
Explications
Ce cas met en évidence une dermatophytose anopérinéale étendue, avec un germe identifié comme Trichophyton rubrum, dermatophyte anthropophile kératinophile très fréquemment impliqué dans les mycoses cutanées chroniques et les atteintes unguéales. Ce germe est particulièrement pourvoyeur de formes persistantes et récidivantes, en raison de mécanismes d’échappement à la réponse immunitaire favorisant la chronicité.
L’atteinte anale et périanale est rare mais possible, souvent sous des formes cliniques atypiques, ce qui explique les retards diagnostiques et les traitements inadaptés, notamment l’utilisation de dermocorticoïdes. La contamination est le plus souvent liée à une auto-inoculation à partir d’un foyer à distance, en particulier une mycose des pieds ou une onychomycose, qui doivent être systématiquement recherchées.
Le diagnostic repose sur un prélèvement mycologique réalisé de façon rigoureuse, par curetage des squames en périphérie active des lésions, là où la charge fongique est maximale, avec examen direct et mise en culture sur milieu adapté. Un prélèvement central ou sur peau saine est source de faux négatifs.
L’absence de réponse aux antifongiques topiques s’explique très probablement par l’ampleur et l’ancienneté des lésions. Si les traitements locaux sont adaptés aux formes superficielles limitées, une atteinte étendue, persistante ou associée à une localisation unguéale (Figure 2) nécessite un traitement antifongique oral pour obtenir une éradication complète, notamment par terbinafine ou itraconazole selon le contexte clinique (Figure 3).
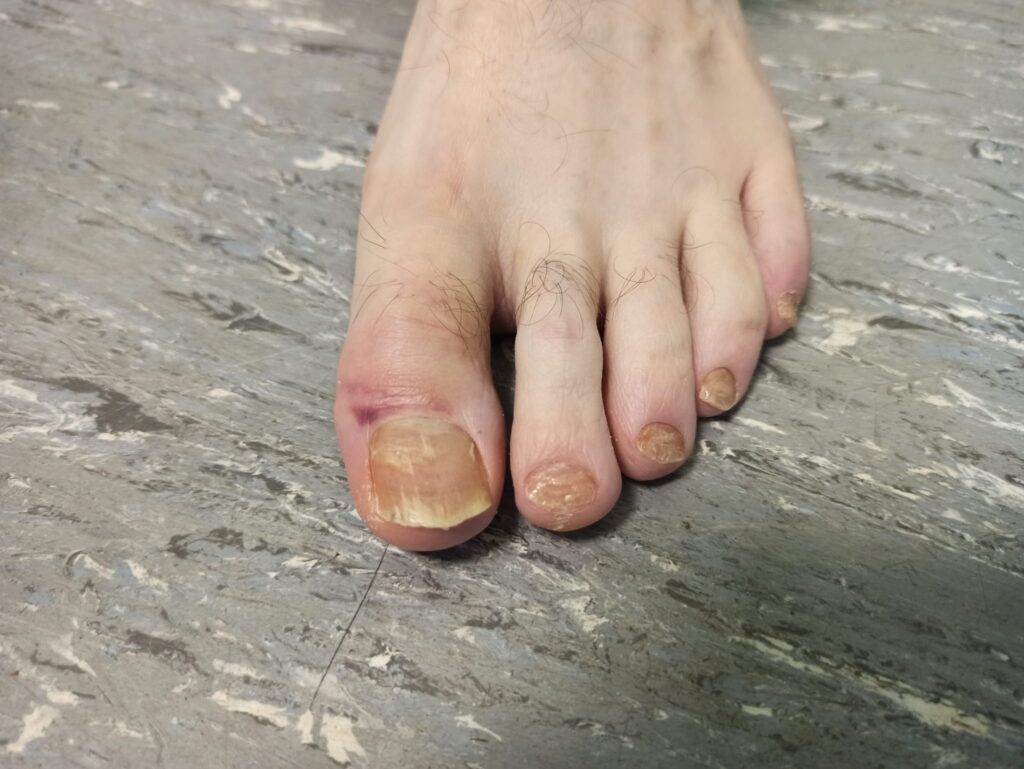
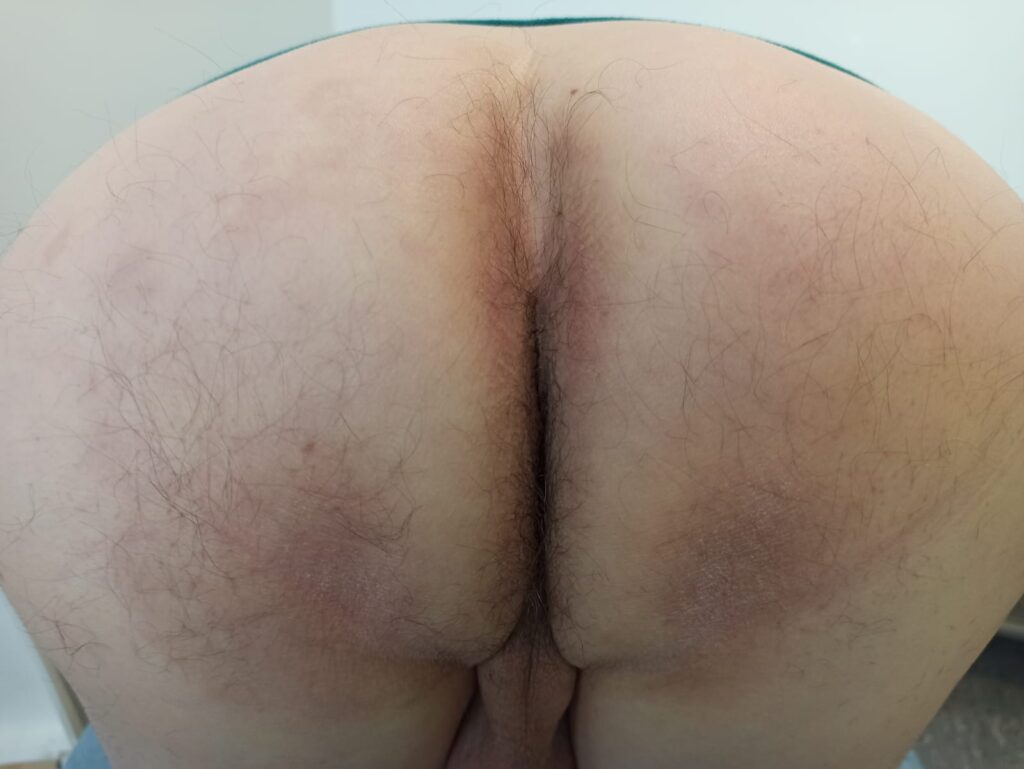
Ce cas souligne l’importance d’un examen clinique global, au-delà de la région anopérinéale, car les localisations associées, en particulier unguéales ou plantaires, constituent des réservoirs fongiques pouvant entretenir l’infection et expliquer les échecs thérapeutiques si elles ne sont pas prises en charge concomitamment.
Référence : Jartarkar SR, Patil A, Goldust Y, Cockerell CJ, Schwartz RA, Grabbe S, Goldust M. Pathogenesis, Immunology and Management of Dermatophytosis. J Fungi (Basel) 2021;8(1):39.
Remerciements au Dr Déborah Roland pour sa contribution à l’élaboration de ce cas.
Soutenu par A. Legrand

